- HOME
- 肥満外来
肥満外来
生活習慣病のワンポイントアドバイス
《減量の食事療法について》
減量する時の大切なポイントは毎日、タンパク質70g(牛乳1本、卵1個、魚80g、肉80g、豆腐半丁)を1日の3食のうちにバランスよく摂取することです。
タンパク質の摂取が減ると筋肉がやせて、やせにくい体質になります(基礎代謝が低下します)。
無理なく痩せるための上手なコツ
- 食べたものの内容を記録する。
医師の指示を守れたかどうか。特に決められた量の米飯やパン以外に1日の内にタンパク質70g(牛乳1本、卵1個、魚80g、肉80g、豆腐半丁)と果物2個は食べているだろうか。その再確認を。 - <約束事項>
a.一度のドカ食いをやめ、3食均等を心がける。
b.早食いをやめ、1回の食事時間を20分~30分はとる。
c.決められた時間(1日3食)、決められた場所以外では食べない。
d.テレビや新聞を見ながらや、人とおしゃべりしながら食べない。
e.夕食は8時までにとり、その後はお茶、お水以外は口にしない。 - 毎食後30分してから30分間軽い散歩をする
(目標:1日3回、1日合計10,000歩、5~6km歩き350kcalのエネルギー消費)
《参考図書》
- 日本人が1番やせるダイエット 吉田俊秀 著 マキノ出版
- キャベツ夜だけダイエット 吉田俊秀 アスコム
本院では待合室に上記の書籍をはじめ、生活習慣病に関する書籍、パンフレットを多数設置させていただいております。
肥満について
日本でも食生活の欧米化に伴い、厚生労働省「国民健康・栄養調査報告」によると、20歳以上の人の肥満の割合は男性33.0%、女性22.3%となっています。
このうち約半数は生活習慣病を合併しているといわれており、これが医師の治療が必要な肥満症です。
また、メタボリックシンドローム(内臓脂肪蓄積型肥満)は予備軍を含めると日本人の40~74歳で1960万人があてはまると言われています。
40歳以上の男性の2人に1人、女性の5人に1人がメタボリックシンドローム(予備軍含む)と言われています。
私が肥満の研究を始めた約20年前には肥満は病気だという認識が日本ではあまりありませんでした。
肥満症という病名が保険病名となったのは十数年まえからです。(メタボリック症候群という保険病名も追加されました。)
それは、肥満がなぜ生活習慣病の原因になるのかわかっていなかったからです。
「メタボリックシンドローム」と診断される基準値は?
内臓脂肪+2個以上の危険因子=メタボリックシンドローム
「メタボリックシンドローム」の診断基準
| 必須項目 |
|---|
| ウエスト周囲径 |
| 男性 85センチ以上 |
| 女性 90センチ以上 |
| 3項目中、2項目以上に該当 | |
|---|---|
| 1 |
|
| 2 |
|
| 3 |
|
表1
肥満がなぜ悪いか
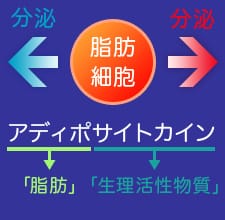
肥満に関する研究が進み、肥満になると1つ1つの大きくなった脂肪細胞から悪玉のホルモン(生理活性物質)の分泌が増加して、善玉のホルモン(アディポネクチン)の分泌が減少するということがわかりました。(図1)
悪玉のホルモンには、
- 血糖を上昇させる
- 血圧を上昇させる
- 悪玉のコレステロールを上昇させる
- 動脈硬化を進行させる
などの生活習慣病を悪化させる作用があることがわかってきました。逆に善玉のホルモンは、動脈硬化を防ぐ作用があることがわかってきました。
内臓脂肪は皮下脂肪に比べて数倍悪玉のホルモンを分泌することもわかりました。
それで特に内臓脂肪が蓄積すると生活習慣病が発症しやすく、動脈硬化が進行することがわかりました。
そのことから、メタボリックシンドロームという病名がつくられました。さらに、内臓脂肪が原因の生活習慣病は減量(内臓脂肪の減少)することによって薬を使わなくても改善または治る、または予防できることがわかりました。
脂肪細胞からは、さまざまな「アディポサイトカイン」が分泌!
脂肪細胞からは「アディポサイトカイン」というホルモンが分泌されており、「善玉」と「悪玉」のものがあります。
 |
|---|
| 動脈硬化に関与 |
| アディポネクチン |
 |
|---|
| 高血圧に関与 |
| 遊離脂肪酸 |
| 糖尿病に関与 |
| TNFα遊離脂肪酸、レプチン |
| 高血圧に関与 |
| アンジオテンシノーゲン |
| 動脈硬化に関与 |
| PAI-1、HB-EGF |
図1
治療のポイント
- 1.減量目標を現在の体重の5~10%減量にする
-
以前は高度肥満症の患者さまに入院してもらって超低カロリー食(1日約500kcal、オプティファースト)を食べてもらって、1日1万歩以上の運動をして1カ月間に約10kg減量する方法を行っていました。約3カ月入院して30kgの減量できました。しかし、入院中は減量が成功しましたが、退院後はほぼ100%リバウンドすることがわかりました。標準体重を目標にした極端な減量は成功しませんでした。
肥満症の治療目標体重は、現在の体重の5~10%減量することを目標にしています。その理由は、以下のことがわかってきたからです。
現在の体重の5~10%減量すると、悪玉、善玉のホルモンの分泌量が正常化することがわかりました。また、大規模な臨床試験で、糖尿病予備軍の患者さまが、体重を5~10%減量しただけで50~70%糖尿病の発症を予防できたということがたくさん報告されています(表2)。我々が治療した患者さまの中でインスリンを多量に注射しても血糖コントロールの非常に悪い糖尿病患者さまが、体重を5~10%減量しただけで、糖尿病の検査(糖負荷試験も)がすべて正常化し、高血圧、高脂血症が改善した患者さまがおられました。肥満を伴った糖尿病患者さまは発症後早期であれば減量により改善する(糖尿病の検査(糖負荷試験も)がすべて正常化する)患者さまもおられます。
メタボリックシンドロームの増加と関連して脂肪肝が急速に増加しています。肝臓に脂肪が蓄積すると肝臓の血管が圧迫されたり、過剰な脂質が酸化されることが原因で炎症が起き、組織の線維化が起きて、肝硬変や肝臓がんになると言われています。
減量することによって脂肪肝による肝硬変や肝臓がんも予防できます。
- 2.3カ月以内に期間を限定して行う
- 3カ月以上減量食を続けるとリバウンドする可能性が高くなる。
減量のストレスが限界となることが多い。 - 3.その後は、食事のカロリーを消費カロリー(太らないカロリー:成人女性で約1,700kcal)までもどして食事療法を行う。
- ある程度期間をおいて、減量食を行う。
| 大規模試験 | Diabetes Prevention Program(DPP) |
Diabetes Prevention Study(DPS) |
Malmo Study |
|---|---|---|---|
| 対象 | IGT 3,819名 (BMI>=24) |
IGT 552名 (BMI>=25) |
IGT 258名 |
| 割り付け | 生活習慣介入群 プラセボ群 メトホルミン群 |
生活習慣介入群 非介入群 |
生活習慣介入群 非介入群 |
| 生活習慣改善目標 | 体重7%以上減少等 | 体重5%減少等 | 体重7%減少等 |
| 糖尿病発症の相対リスク減少 | 58% | 58% | 50% |
表2
肥満の食事療法(その人の体質、生活に合った食事指導)
誰でも覚えられ実行できる食事療法の指導が必要です。(表3)
体脂肪計にて体脂肪量を体重と同時に毎回測定して体重減少のうちの何パーセント体脂肪量が減少したかチェックする。体重が減少したのに体脂肪量が減少していなければ、筋肉が減少したことになります。逆に、体重が減ってなくても体脂肪量が減っていれば脂肪がやせて筋肉が増えたことになります。
- 1.タンパク質を十分に摂取する:基礎代謝量を上げる(下げない)ため(表4)
-
オードリヘップバーンがデビュー前に太っていたので肉の赤身(油無し)で作ったハンバーグを食べて減量したと聞いたことがありますが、理にかなった方法だと思われます。
《1日に食べないといけない食材》
- 1日タンパク質70g摂取する
卵1個、牛乳1本(200cc)、魚80g(刺身5切れ)、肉80g(テレホンカードで6枚、8×4×0.8cm)、豆腐半丁 - 果物を2個(握りこぶし2個分)食べる。
- 米飯2/3杯×3回
野菜はいくら食べてもよい
合計1日約1,200kcal
イモ類はごはんと考えて!
【ごはん1/3杯(100kcal)に相当】
- 西洋かぼちゃ1/8個(120g)
- じゃがいも1個(150g)
- さつまいも1/3個
- さといも3個
- とうもろこし30g
- 1日タンパク質70g摂取する
- 2.食前に大量の生野菜を10分かけてよくかむ。満腹中枢が刺激されて過食を防ぐ。
-
- 一度のドカ食いをやめ、3食均等に食べる。
- 早食いをやめ、1回の食事時間を20~30分はとる。
- 夕食は8時までにとり、その後はカロリーのあるものは食べない。
基礎代謝量を測定し、それに運動量と食事誘発熱産生量をたしたカロリー
(ポイント)食べたものの内容を記録する。
| 無理なく痩せるための上手なコツ | |
|---|---|
| 1 |
食べものの内容を記録する。 |
| 2 |
<約束事項>
|
| 3 |
毎食後30分してから30分間軽い散歩をする(目標:1日3回、1日合計10,000歩、5~6km歩き350kcalのエネルギー消費) |
表3
肥満症の食事療法(1,200kcal)
- 甘いものは止め、油類は極力減らす
- タンパク質70g
- 牛乳(200ml)1本
- 卵1個
- 魚80g(刺身5切れ)
- 肉80g(8×4×0.8cm:テレホンカードで6枚)
- 豆腐1/2丁
+米飯2/3杯×3回 - 食前に生野菜を大量に食べる
表4
減量計画の立て方(表5)(表6)
7,000kcalエネルギーがマイナスになれば脂肪が1kg減ります。
女性では1日の消費エネルギーが1,700kcal程度ですので、1,200kcalの減量食では7,000/500で14日で1kgの脂肪が減少することになります。
基礎代謝量は減量中に変化するので月1回程度基礎代謝量を測定して補正する必要があります。体脂肪計で表示される基礎代謝は実際の値ではなくて標準値(年齢と体重より計算)です。運動して筋肉を刺激したり筋肉量が増えると基礎代謝量は増加します。
運動量が低下して、筋肉への刺激が低下したり、筋肉がやせると基礎代謝量は低下します。
体質(遺伝)的に基礎代謝量が基準値より低い人もおられます。実際に基礎代謝量を測定して食事のカロリーを決める必要があります。
特に肥満患者さまでは基準値の40~60%程度に基礎代謝量が低下しておられる方がたくさんおられます。
減量の結果があらわれにくい人には、基礎代謝量を測定して食事のカロリーを決める必要があります。
1日のエネルギー消費カロリー(1,200kcal)
- 基礎代謝量
男性平均:1,500kcal/日
女性平均:1,200kcal/日 - 1万歩の散歩
標準体重:350kcal
肥満者:400~500kcal - 食事誘発熱産生
200kcal
- 1日の消費カロリー
- 1+2+3
- 1万歩散歩して
- 男性2,050~2,200kcal
女性1,750~1,900kcal
表5
減量の予想計算方法
カロリーが7,000kcal赤字になれば体重(脂肪)が1kg減少します。
- 7,000kcal
- /(摂取エネルギー)-(消費エネルギー)=■■日/脂肪1kg減少
で何日で体重(脂肪)が1kg減少するか計算できます。
*摂取エネルギー=食事のカロリー
*消費エネルギー=基礎代謝量+運動量+食事誘発熱産生(約200kcal)
- 例:
-
摂取エネルギー=1,200kcal
消費エネルギー=1,200+300+200=1,700kcalの場合1,200-1,700=-500kcalにて
1,700/500=14日で1kg脂肪減少
表6
リバウンド予防
減量を開始して3日目、7日目、1カ月後、3カ月後は食事療法のストレス等がかかり離脱しやすい時期です。肥満の方は肥満でない方に比べると有意にストレスの度合いが強いという結果でした。過食の原因となるストレスを解消しないと減量できなかったり、すぐリバウンドする結果になります。
当院ではストレステスト等を行い定期的にストレス状態のチェックをしてカウンセリングを行っております。ストレステストの内容からストレスの内容を探し出し、その解消法を患者さまと一緒に見つけ出して、実行していただいております。(表8)
そうすることによって、減量の成功率が70%程度に改善しました。
立会人のもとで、宣言書を書いてもらうこともあります。
《目標体重になれば》(表9)
- 毎回食事・運動記録、体重、体脂肪量記録をつけてもらう
- 余計なものを食べた時はなぜ食べたかを欄外に記載
この記録を見ながらストレス状態を把握し、ストレスマネジメントを行う。
ストレスは約3カ月に一度の頻度で新しいストレスに変わるので3カ月ごとにストレスマネジメントを行う。
その人それぞれの生活や趣味、体質に合わせた食事療法、運動療法のアドバイスが必要です。また、患者さまが受け入れられて実行できるものを提供させていただくオーダーメイド(テーラーメイド)医療が必要です。(表10)
ストレッサーに対する対処方法
ストレッサーが姑:除去不可能。別居は経済的に困難。
受けとめ方を変える
「本当は仲良くしたがっているはず」
距離、時間をおく
「運動療法だ」数時間外出する。
夫の帰りが遅い:夫の転職は困難。引っ越しも容易ではない。
受けとめ方を変える
「私たちのために頑張ってくれている」
食事時間、家族関係の調整
平日は「夫と食事時間がずれる」ことを、家族に承諾してもらう。
そのかわり「週末は皆一緒に」夕食を。
表8
リバウンド防止のコツ
目標体重になれば
- 外来受診時、毎回食事・運動記録
- 余計なものを食べた時はなぜ食べたかを欄外に記載
この記録を見ながらストレス状態を把握し、ストレスマネジメントを行う。
ストレスは約3カ月に一度の頻度で新しいストレスに変わるので3カ月ごとにストレスマネジメントを行う。
表9
やせにくい体質の人へのアドバイス
- ダイエット宣言をする
- 後1口を我慢する
- 生野菜を食前に大量に食べる
- 出不精にならない
- 自分に合ったストレス解消法を見つける
表10
ストレスチェックシート
ストレスチェックリスト
あなたは、最近次のような症状がありますか。あてはまるものがあればすべてに○を付けてください。
- よくかぜをひくし、かぜが治りにくい。
- 手、足が冷たいことが多い。
- 手のひらや、わきの下に汗をかくことが多い。
- 急に息苦しくなることがある。
- 動悸を打つことがある。
- 胸が痛くなることがある。
- 頭がスッキリしない。(頭が重い)
- 目がよく疲れる。
- 鼻づまりすることがある。
- めまいを感じることがある。
- 立ちくらみしそうになる。
- 耳なりがすることがある。
- 口の中があれたり、ただれたりすることがよくある。
- のどが痛くなることが多い。
- 舌が白くなっていることがある。
- 好きなものでも食べる気がしない。
- いつも食べ物が胃にもたれるような気がする。
- 腹がはったり、痛んだり下痢や便秘をすることがよくある。
- 肩がこりやすい。
- 背中や腰が痛くなることがよくある。
- なかなか疲れがとれにくい。
- このごろ体重が減った。
- なにかするとすぐ疲れる。
- 気持ちよく起きられないことがよくある。
- 仕事をやる気が起こらない。
- 寝付きが悪い。
- 夢を見ることが多い。
- 深夜に目がさめた後なかなか寝付けない。
- 人と付き合うのがおっくうになってきた。
- ちょっとしたことでも腹がたったり、イライラしそうになることが多い。
ストレス度判定方法
何個○が付きましたか?
- 0~5個:
- 正常
- 6~10個:
- 軽度ストレス
- 11~20個:
- 中等度ストレス
- 21~30個:
- 重度ストレス
6個以上○が付いた肥満の方は、肥満の原因がストレスである可能性があります。
減量を成功させるためには、ストレスマネジメントが必要ですのでご相談ください。

